Expertiză în chirurgia coloanei vertebrale
Hernie de disc lombară – când durerea de spate devine patologie chirurgicală
Hernia de disc lombară reprezintă deplasarea materialului discal dincolo de limitele normale ale discului intervertebral, cu posibilă compresie asupra rădăcinilor nervoase lombare sau a sacului dural. Nu orice durere de spate înseamnă hernie, dar atunci când apare radiculopatie lombară (durere pe traiect sciatic, parestezii, deficit motor), este necesară o evaluare atentă și un plan terapeutic bine structurat.
L4–L5, L5–S1 – segmente frecvent afectate
Radiculopatie lombară / sciatică
Abordare minim invazivă acolo unde este posibil
Definiție & mecanism
Ce este hernia de disc lombară, dincolo de termenul „uzual”
Discul intervertebral este format dintr-un nucleu pulpos gelatinos și un inel fibros periferic. În context
de degenerescență discală, inelul fibros se fisurează, iar materialul discal poate protruziona sau poate
migra în afara spațiului discal, determinând:
- Protruzie discală – bombare circumferențială, cu păstrarea continuității inelului fibros.
- Extruzie discală – nucleul pulpos traversează inelul fibros, cu contact direct asupra rădăcinii nervoase.
- Sechestru discal – fragment liber de disc migrat cranial sau caudal în canalul spinal.
Termeni de pe raportul RMN
Formulări precum „protruzie posterolaterală L4–L5 cu contact radicular L5” sau „extruzie mediană L5–S1 cu
conflict discoradicular S1” descriu exact modul în care materialul discal apasă pe structurile nervoase.
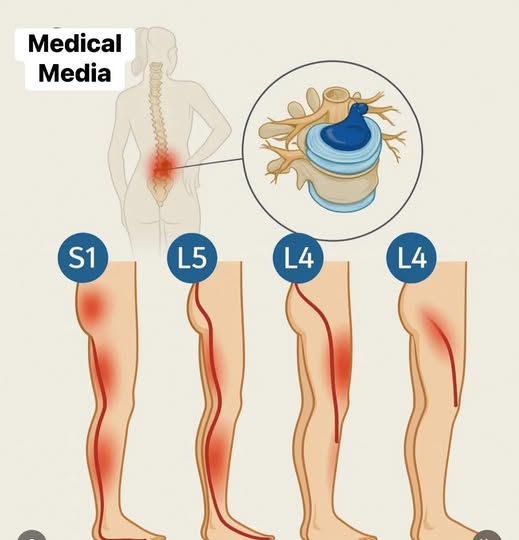
Tablou clinic
Cum se manifestă hernia de disc lombară
Simptomatologia este determinată în principal de gradul de compresie radiculară și de inflamația locală.
Nu toți pacienții au același tip de durere, însă, în mod tipic, apar:
- Durere lombară joasă, uneori cu debut acut după efort, torsiune sau ridicat greutăți.
- Durere iradiată pe membrul inferior – sciatică pe traiect L5 sau S1, uneori asociată cu arsură sau șocuri electrice.
- Parestezii (amorțeală, furnicături) în degete, gambă sau fața laterală a coapsei.
- Scădere de forță la dorsiflexia piciorului sau la mersul pe vârfuri, în cazurile cu deficit motor.
Semne de alarmă – prezentare de urgență
Tulburări de control sfincterian (retenție urinară, incontinență), anestezie în „șa” sau deficit motor
sever, instalate brusc, pot indica sindrom de coadă de cal și reprezintă o urgență neurochirurgicală.
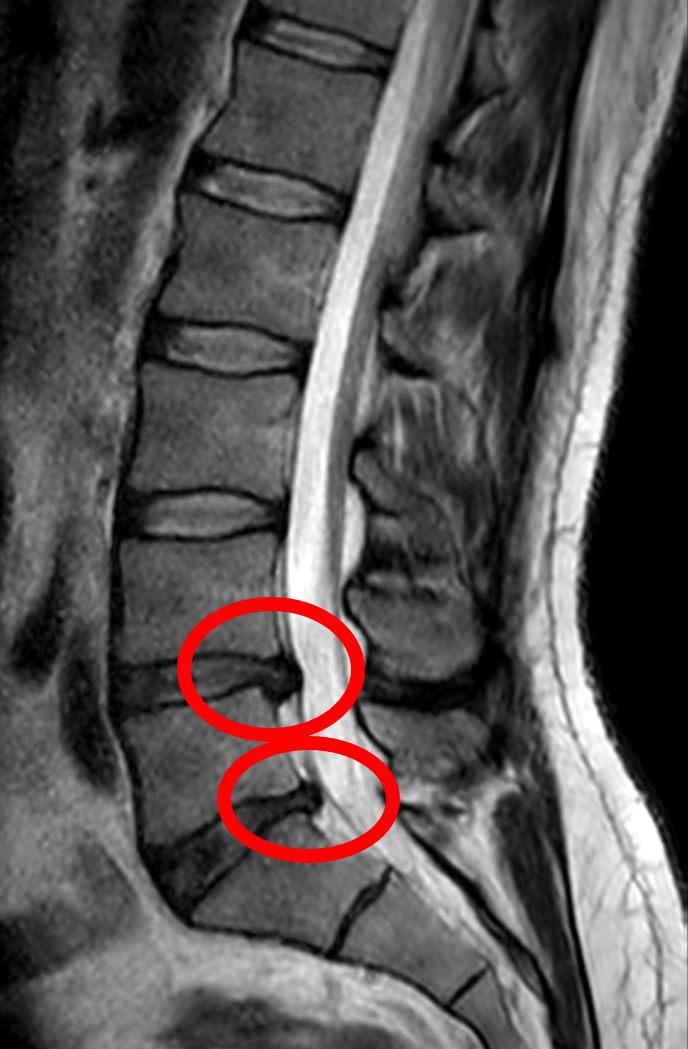
Diagnostic imagistic
Ce investigații sunt necesare pentru un diagnostic corect
Examinarea clinică și examenul neurologic rămân esențiale, însă în patologia discală lombară
RMN-ul coloanei lombare este investigația de referință. În funcție de context, se pot indica:
- RMN coloană lombară – evidențiază hernia de disc, conflictul discoradicular și eventuale stenozări ale canalului.
- CT coloană lombară – util când RMN-ul este contraindicat sau pentru analiza detaliată a componentelor osoase.
- Radiografii dinamice – pentru evaluarea instabilității segmentare.
- EMG (electromiografie) – în anumite cazuri, pentru obiectivarea suferinței radiculare.
Abordare terapeutică
Tratament conservator, indicații chirurgicale și tehnici minim invazive
În absența unui deficit neurologic major sau a unui sindrom de coadă de cal, tratamentul debutează de regulă
cu o fază conservatoare, structurată:
- medicație antiinflamatoare, antialgice, eventual medicație pentru durere neuropată;
- infiltrații epidurale sau foraminale, în anumite cazuri selectate;
- program de kinetoterapie și reeducare posturală, după scăderea episodului algic acut.
- microdiscectomie lombară prin abord minim invaziv;
- hemilaminectomie limitată, atunci când este necesar un câmp mai larg de decompresie;
- în cazuri selecționate, proceduri asociate de stabilizare segmentară (șuruburi pediculare, cage intersomatic).
Ce discut cu fiecare pacient înainte de intervenție
Localizarea exactă a herniei, gradul de conflict radicular, alternativa conservatoare, riscurile și
beneficiile intervenției, precum și pașii concreți de recuperare postoperatorie.
După intervenție
Recuperarea funcțională și revenirea la activitatea zilnică
Majoritatea pacienților mobilizați precoce după microdiscectomie lombară observă o ameliorare rapidă a
durerii radiculare. Durerea lombară poate persista într-o formă moderată în primele săptămâni, dar tinde să
se reducă progresiv odată cu vindecarea țesuturilor.
- Mobilizare progresivă, cu evitarea flexiilor bruște și a ridicării de greutăți în primele 4–6 săptămâni.
- Program de kinetoterapie orientat pe stabilizarea trunchiului și întărirea musculaturii paravertebrale.
- Reevaluare imagistică la nevoie, în funcție de evoluția clinică.
Pasul următor
Ai un RMN lombar și vrei să știi exact ce înseamnă pentru tine?
Poți programa o consultație de specialitate sau poți trimite investigațiile online pentru o opinie clară,
bazată pe corelarea imaginii cu simptomele tale. Decizia terapeutică nu se ia niciodată doar „după film”.
Programează o consultație
Trimite investigațiile pentru o opinie
Sau sună la 0723 687 638 pentru detalii suplimentare.
